Ortopedie
Sfaturi pacienți
Reluarea mersului: Recuperarea asistată începe încă din perioada internării, chiar din pat. De regulă, pacientul reia mersul la 2 zile postoperator. La externare, veți primi un protocol clar, cu mișcările permise în perioada următoare.
Activitățile sportive: Reluarea activităților fizice depinde de tipul intervenției și de răspunsul organismului. Poate varia între 3 săptămâni și 6 luni, în funcție de complexitate și capacitatea de recuperare a fiecărui pacient.
Durerea postoperatorie: Managementul durerii este o prioritate. Medicul chirurg și medicul anestezist colaborează pentru a reduce disconfortul și a asigura o recuperare cât mai confortabilă.
Durata recuperării: Aceasta variază în funcție de intervenție:
- Artroplastie sold/genunchi: 3 luni
- Artroscopie genunchi: 2–3 săptămâni
- Ligamentoplastie: 3–6 luni
- Hallux valgus: 4 săptămâni
- Nucleoplastie: 10 zile
Durata spitalizării: În funcție de intervenție, spitalizarea poate dura:
- Artroplastii cimentate/necimentate: 7–9 zile
- Artroscopie genunchi: 2 zile
- Ligamentoplastie: 3 zile
- Antepicior (hallux valgus): 3 zile
- Nucleoplastie: 1 zi
Anestezia: Este stabilită de medicul anestezist, în funcție de patologia asociată. În ziua internării are loc consultul preanestezic, în urma căruia se alege tipul optim de anestezie.
Autotransfuzia: Reprezintă transfuzia cu propriul sânge, colectat și procesat în timpul operației. Beneficiile sunt multiple: eliminarea riscurilor infecțioase, utilizarea de sânge proaspăt și o evoluție postoperatorie mai bună.
Rupturile de ligamente apar frecvent în urma traumelor sportive, accidentelor sau căzăturilor. În prima săptămână apar dureri intense, tumefiere și instabilitate articulară. În timp, aceste simptome se pot reduce, dar instabilitatea persistă dacă nu se intervine chirurgical.
Netratată, ruptura de ligament poate duce la afectarea meniscurilor și a cartilajului, crescând riscul de artroză.
Îngrijirea zonei operate: După scoaterea firelor de sutură, zona nu trebuie să vină în contact cu apa timp de 2 săptămâni. Dacă rana se înroșește sau apar secreții, este important să anunțați imediat medicul.
Alimentație & hidratare: Se recomandă o alimentație corectă, bogată în vitamine și fier, precum și o hidratare adecvată pentru a susține procesul de vindecare.
Reluarea mersului: Reluarea mersului se face progresiv – inițial în casă, apoi în exterior, pe teren drept și ulterior pe scări. La externare, veți putea merge cu ajutorul unei cârje cu cotieră, pe care o veți folosi aproximativ 3 luni.
Exerciții fizice: Gimnastica este recomandată de câteva ori pe zi, dacă este posibil într-un centru specializat, pentru a accelera recuperarea și a preveni complicațiile.
Reluarea activităților curente: Cele mai multe activități zilnice pot fi reluate între 3 și 6 săptămâni de la intervenție. Este normal să simțiți disconfort sau o stare de oboseală în această perioadă.
Monitorizarea complicațiilor: După externare, există un risc redus de complicații postoperatorii, însă este esențial să recunoașteți din timp semnele unei posibile infecții sau ale unei tromboze venoase profunde (TVP).
Semne de infecție:
- Febră persistentă peste 38°C sau frisoane;
- Roșeață, sensibilitate crescută sau umflare în zona operată;
- Scurgere de secreții din șoldul/genunchiul operat;
- Durere accentuată în repaus sau la mișcare.
Semne de tromboză venoasă profundă (TVP):
- Durere în coapsă sau gambă, fără legătură cu intervenția;
- Umflare sau modificări de culoare la nivelul membrului inferior.
Semne de embolie pulmonară:
- Respirație dificilă (dispnee);
- Durere toracică, mai ales la inspirație.
Dacă observați oricare dintre aceste simptome, chiar și la câteva săptămâni de la operație, contactați de urgență medicul sau sunați la recepția clinicii.
Precauții pentru pacienții cu proteză de șold:
- Fiți atenți în primele săptămâni postoperator pentru a evita căderile – acestea pot afecta șoldul protezat. Folosiți cârja sau cereți ajutor până vă recuperați forța musculară, mobilitatea și echilibrul.
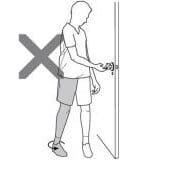
Nu vă răsuciți excesiv picioarele și corpul înăuntru sau în afară.
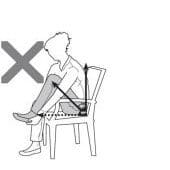
Nu vă flectați șoldurile mai mult de 90°.
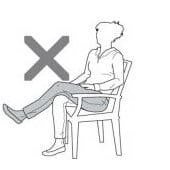
Nu încrucișați picioarele.
- Respectați programul de recuperare recomandat;
- Prezentarea la controalele clinice și radiologice este esențială.
Precauții pentru pacienții cu proteză de genunchi:
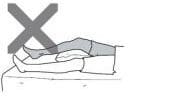
Nu dormiți cu o pernă sub genunchiul operat. Genunchiul dumneavoastră se va vindeca fără să recupereze extensia completă.
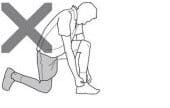
Nu vă sprijiniți pe genunchiul operat.
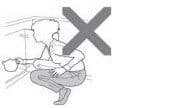
Nu faceți genuflexiuni.
Recomandări pentru pacienții cu proteză de șold și genunchi:
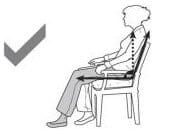
Așezați-vă pe scaune suficient de înalte sau folosiți o pernă pentru a ridica înălțimea scaunului.
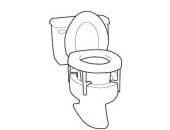
Folosiți un înălțător pentru scaunul de toaletă.
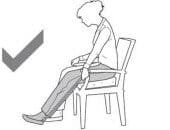
Folosiți un încălțător cu mâner mai lung pentru a evita flexarea în articulația șoldului.
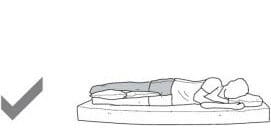
Dormiți cu o pernă între picioare pe o perioadă de 3 luni postoperator.
Sfaturi pe termen lung, după artroplastia de șold sau genunchi:
- Efectuați regulat un program ușor de exerciții care să vă asigure tonusul musculaturii și mobilitatea șoldului sau genunchiului.
- Fiți precaut și încercați să evitați căderile sau alte accidente; în cazul producerii unui asemenea eveniment trebuie să vă prezentați urgent la medicul ortoped.
- Asigurați-vă că medicul stomatolog știe că dumneavoastră aveți o proteză de șold sau genunchi și că orice intervenție se va face sub protecția unui antibiotic — pentru tot restul vieții.
- Tratați corect, sub îndrumarea medicului de familie, orice proces infecțios (ex: infecții urinare, infecții ORL).
- Efectuați anual controlul ortopedic, care constă dintr-o examinare clinică și o radiografie de control.
Solicitați o programare
Completează câmpurile și un membru al echipei noastre te va contacta în cel mai scurt timp pentru confirmare.